低侵襲心臓手術(MICS)
胸骨を全く切らない、あるいは胸骨の一部分のみ切って行う心臓手術を低侵襲心臓手術(MICS、ミックス)と呼びます。一口にMICSと言っても、開胸器を使用して直視下で行うものから胸腔鏡を用いて行う内視鏡下手術まで様々ですが、当院では高画質の4K内視鏡を用いて、創を広げずに行う内視鏡下MICSを積極的に行なっています。
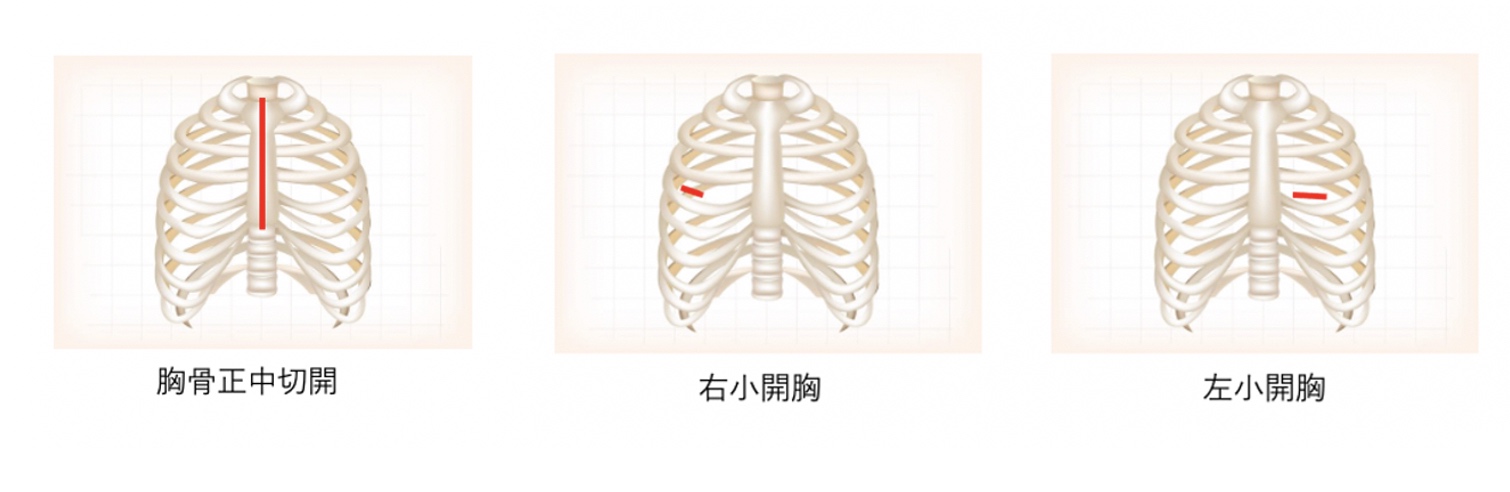
当院の内視鏡下MICSは、概ね3〜5cmの創が1か所と5mm程度の穴が数カ所のみで、胸を真ん中で15〜20cm切る胸骨正中切開や、創を開胸器で広げる直視下MICSと比べ傷の痛みが少ないことが特徴です(術後の疼痛には個人差があります)。胸骨を切らないことで骨髄からの出血がなく、出血量や輸血量が少なくなります。さらには胸骨合併症(感染や骨のずれ)リスクがなくなります。最大のメリットは術後入院日数や社会復帰までの期間が短いことで、当院で内視鏡下MICSを受けた患者さんの半数以上が術後5日以内に自宅退院しています。
また高画質な内視鏡を使用することで、直視よりも鮮明に心臓の中を観察することができます。術者にとって手術のサポートとなるのはもちろん、助手・麻酔科医師・手術室スタッフと手術の様子を共有することができるのも重要なメリットです。
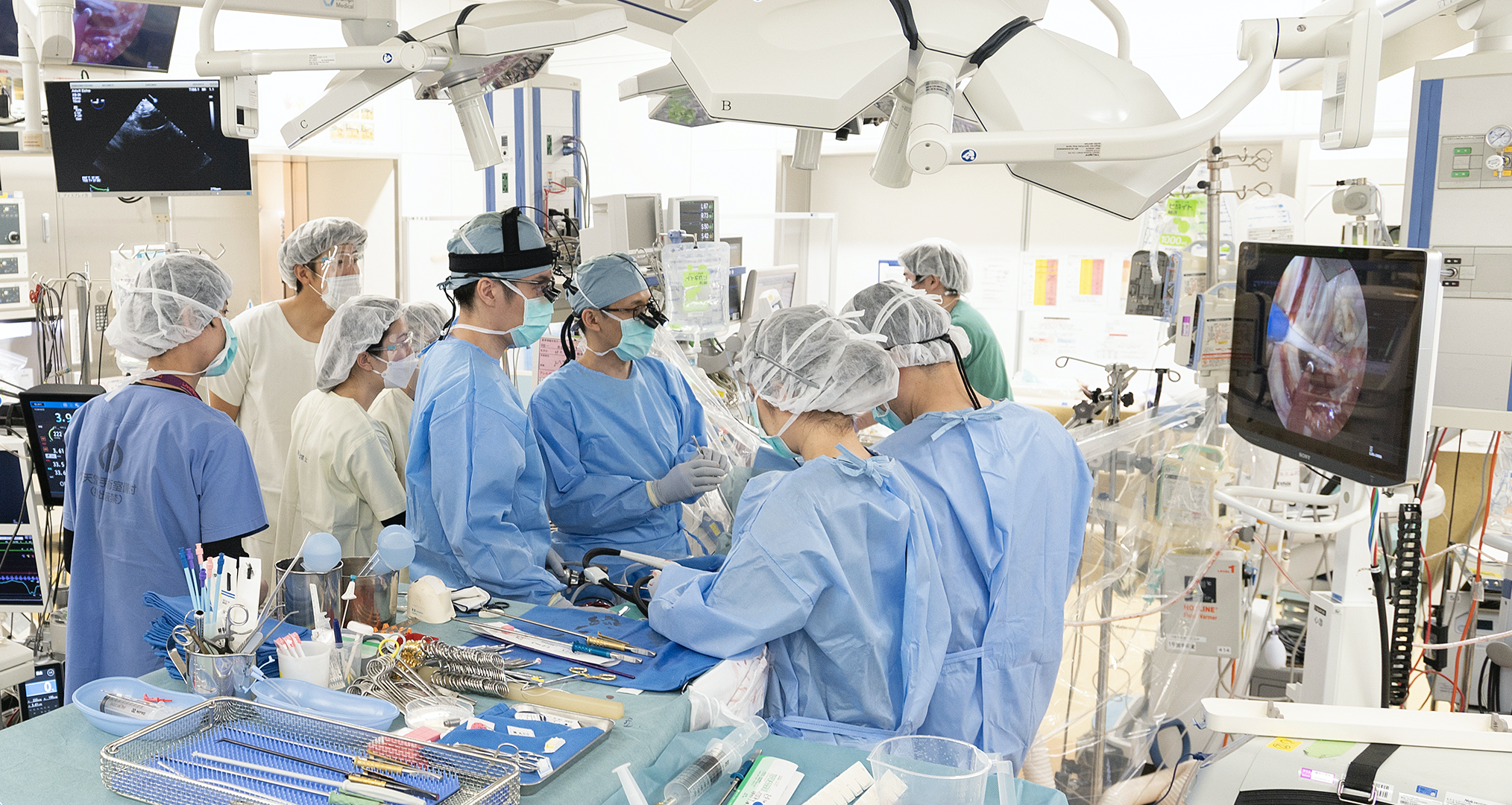
ただしどんな治療法でもそうですが、MICSにも欠点があります。例えば通常の開心術と比べると人工心肺を使用する時間や心臓を停止させる時間がが長くなる傾向があることが知られています。手術時間については外科医や施設によって大きな差があり、MICSの経験豊富な外科医、施設では短い時間で手術を行うことができます。また、人工心肺と身体をつなぐ管(カニューレ)を脚の付け根や鎖骨下の血管へ挿入するため、それらの血管が傷んでいる患者さんはMICSが不向きという場合があります。加えて一般的には心機能や呼吸機能が極端に悪い患者さん、胸郭変形のある患者さんもMICSに不向きな場合があります。
当科主任教授の田端医師はこれまで1000例以上のMICS執刀経験がありMICSのメリット、デメリットを熟知しております。個々の症例をチームで十分に検討し、患者さん・ご家族に明確に説明した上で、患者さん一人一人に最も適切な治療方法を提供していきます。
当科では下記の疾患をMICSで行なっています。
MICSの対象となる疾患
- 心臓弁膜症(弁形成術、弁置換術)
僧帽弁疾患
大動脈弁疾患
三尖弁疾患 - 心房細動(メイズ手術、左心耳切除・閉鎖術)
- 心房内血栓症
- 心臓腫瘍
- 心房中隔欠損症
- 虚血性心疾患(冠動脈バイパス術) など
ロボット手術について
当院で行なっている内視鏡下MICSの手術創の大きさは、ロボット手術と同等またはさらに小さく、コストは数十分の一です。内視鏡下MICSとロボット手術の違いは手術に使用する器械の違いです。症例によってはロボットで行うメリットもあると考えており、今後当科でもロボット手術の開始を予定しております。
経カテーテル大動脈弁置換術(TAVI)
高齢化に伴い大動脈弁狭窄症が増加しています。
従来は胸骨正中切開もしくは右小開胸で、人工心肺を使用して心停止下に外科的大動脈弁置換術(SAVR)を行うことで治療してきました。しかし、超高齢者、フレイル(虚弱)、肝硬変など手術リスクの極めて高い基礎疾患を有する患者さんに対するSAVRは死亡率や合併症発症率が高いことが問題でした。
そのような患者さんに人工心肺を使用せずにカテーテルで大動脈弁置換術を行う方法がTAVIです。ほとんどの患者さんが局所麻酔で実施でき、負担の少ない低侵襲な治療方法です。2013年10月より公的医療保険で手術可能になりました。
TAVIのアニメーション
TAVIで使用する生体弁

(動画提供:エドワーズライフサイエンス社、メドトロニック社)
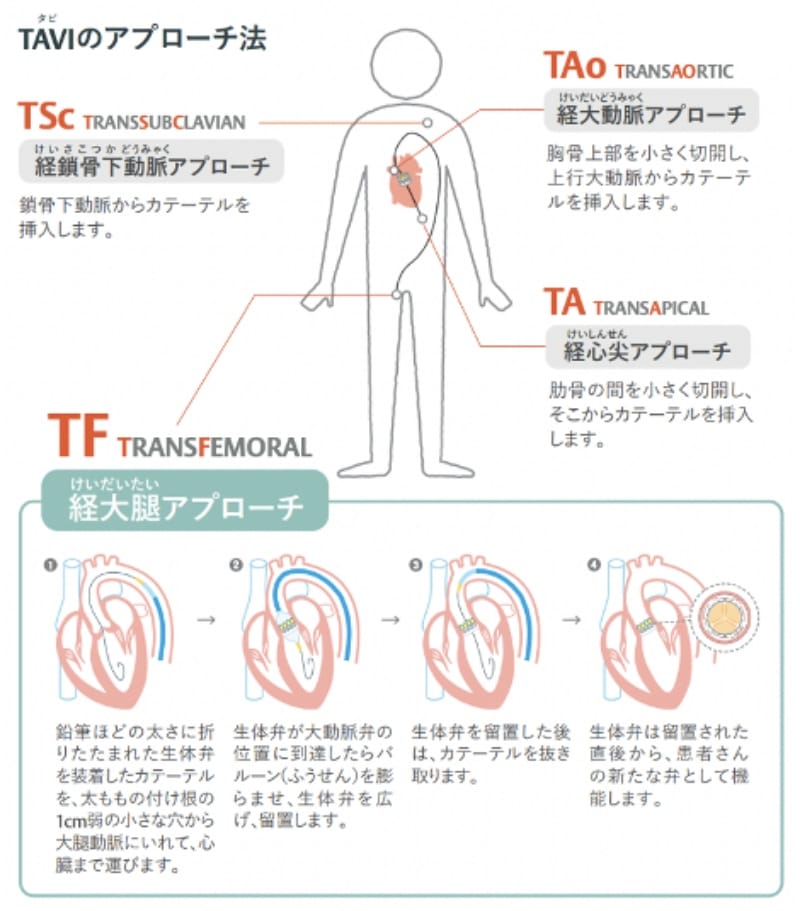
アプローチの方法が以下の4種類です。
- 大腿動脈
- 鎖骨下動脈
- 心尖部
- 上行大動脈
1と2は多くの場合、局所麻酔、3と4の場合には開胸操作を伴うため全身麻酔で実施しています。
基本的には1を選択しますが、血管の性状や太さ、呼吸器合併症の有無によってハートチームでカンファレンスしアプローチ方法や治療方針を決定します。
(TAVI-web (https://tavi-web.com/more.html) より引用)
当科の方針:複雑な症例やハイリスクな症例も治療しています。
- 透析の患者さんも保険適応でTAVIが実施可能です。
- 低左心機能など循環虚脱のリスクが高ければ、ECMO補助下にTAVIを行うなど安全性を第一に考慮します。
- 冠動脈疾患を合併する症例に対して、ハートチームでカンファレンスし、TAVI+冠動脈バイパス術もしくはTAVI+経皮的冠動脈インターベンション(PCI)を選択し、複雑症例にも対応可能です。
- 胸部大動脈瘤や腹部大動脈瘤を合併する症例に対して、同時にステントグラフト治療を併施することで一期的治療を行っています。
- 生体弁での外科的大動脈弁置換術(SAVR)を受けたことのある患者さんの人工弁機能不全に対して、再開胸手術ハイリスクの場合には、生体弁の中にTAVIを行う「TAV in SAV」を行なっています。
大動脈弁狭窄症の患者さんは、冠動脈疾患や大動脈疾患、慢性腎臓病など併存疾患があることが多いです。術前精査およびハートチームでの治療プランの決定が非常に重要です。大動脈弁狭窄症で治療が必要と言われた方は、ぜひ一度当院へご相談ください。
経皮的僧帽弁クリップ術 MitraClip
(マイトラクリップ)
準備中です。
胸腔鏡下左心耳切除術
心房細動の患者さんは、心臓の中に血の塊(血栓)ができやすく、それが血流に乗って脳梗塞」を引き起こすことがあります。この心臓内の血栓による脳梗塞は、9割以上が心臓の左心耳という部分にできる血栓が原因とされています。
血栓を予防するために、抗凝固薬(血をサラサラにする薬)による予防治療を行いますが、その反面、抗凝固薬は出血などの副作用を引き起こすことがあります。特に、出血を伴う病気や、腎臓病・肝疾患などの理由で抗凝固薬のコントロールが安定しない患者さんでは、使用を中止せざるを得ないこともあります。
脳梗塞のリスクを抱える一方で、出血リスクが高くなるために抗凝固薬の服用が難しい患者さんでは、抗凝固療法の代わりとして、左心耳との交通を無くす左心耳閉鎖術が考慮されます。
左心耳閉鎖の方法としては、① 経皮的左心耳閉鎖術(カテーテル治療)、② 開胸や胸腔鏡下での左心耳閉鎖(または切除)術、があります。
これまで開胸や胸腔鏡下での左心耳閉鎖術は、他の心臓・大血管の手術と併施する場合に限り、保険適応となっていましたが、単独手技としての胸腔鏡下左心耳閉鎖術が、2022年4月の診療報酬改定により公的医療保険で手術可能になりました。
胸腔鏡下左心耳切除術は、全身麻酔下で左胸に4つの小さな孔(5-10 mm)を開けて、内視鏡下でステイプラーという道具を用いて左心耳を切除します。手術時間は約30分と短時間で、合併症リスクも少なく、術後1~3日ほどで退院することができます。
胸腔鏡下左心耳閉鎖術のメリットは以下の通りです。(経皮的左心耳閉鎖術;カテーテル治療との比較)
- 短時間で施行可能、かつ少ない合併症リスクと低コストの治療です。(カテーテル治療で用いるデバイスと比較して材料費が大幅に安いです。)
- 左心耳そのものを切除するので、左心耳への血流残存・再発の心配が全くありません。 (カテーテル治療は残存・再発することがある)
- 左心耳の大きさや形態に関わらず施行可能です。 (カテーテル治療は制限あり)
- 手術中もヘパリンなどの抗血栓薬が不要であり、抗凝固薬への忍容性がない患者さんに対して有用です。 (カテーテル治療は手術中・術後約3か月の抗血栓薬が必須)
- 金属アレルギーの患者さんにも施行可能です。
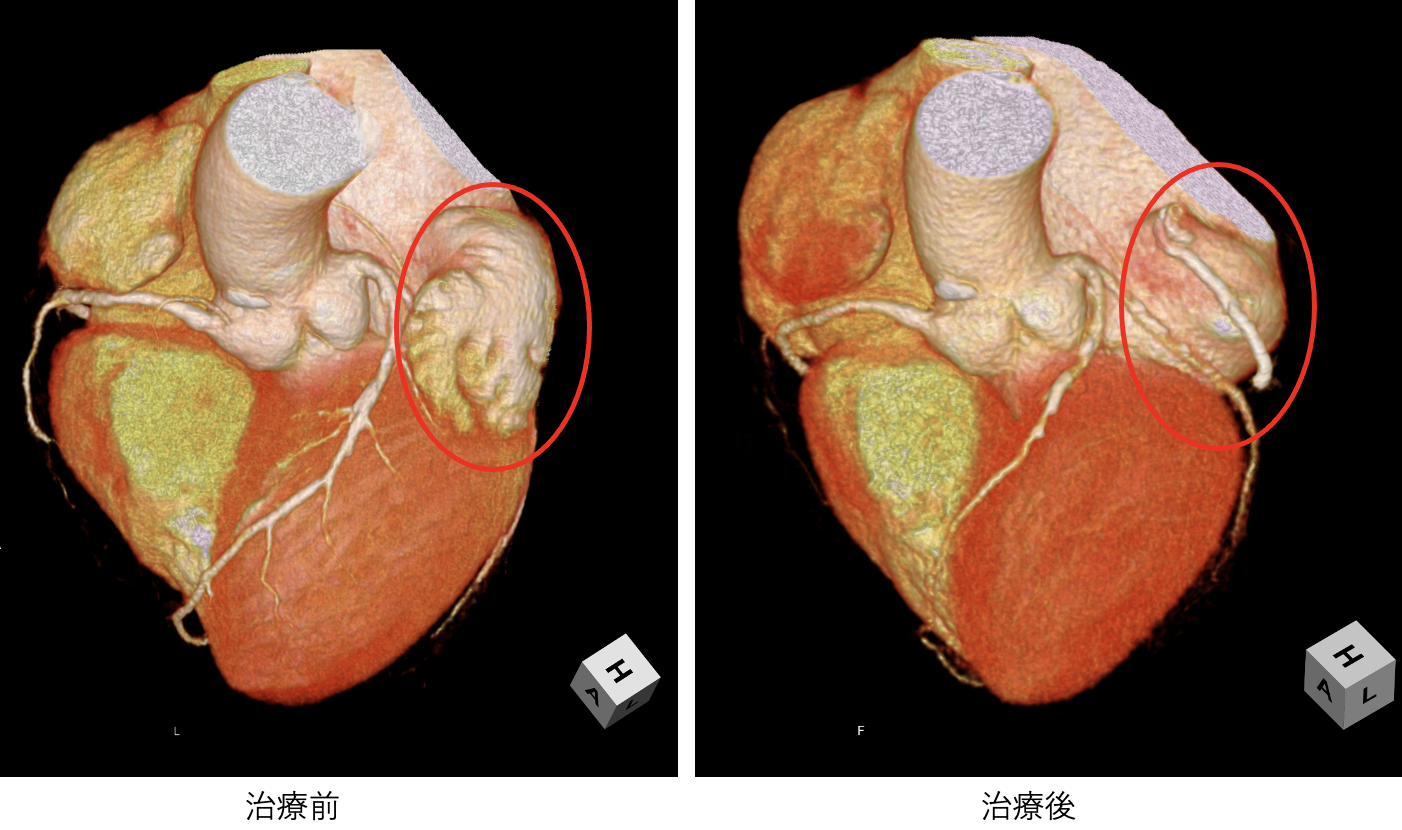
弁形成術
当院では僧帽弁閉鎖不全症、三尖弁閉鎖不全症の手術は内視鏡下MICSが第一選択であり、MICSに不向きな患者さんを除いてほとんどの患者さんに対して内視鏡下MICSで手術を行なっています。
僧帽弁閉鎖不全症については、弁自体が傷んでいる一次性僧帽弁閉鎖不全症と、左心室や左心房が大きくなって弁が合わなくなる二次性僧帽弁閉鎖不全症があります。
一次性僧帽弁閉鎖不全症の場合は弁形成術が第一選択となり、弁置換が選択されることは稀です。一次性僧帽弁閉鎖不全症では、たとえ無症状でも重度の逆流があって弁形成成功率が高ければ手術が推奨されています。病状が進行し心拡大や心機能低下を認めると、弁形成が困難になったり、弁形成で逆流が制御できても術後の逆流再発リスクが上昇することが知られており、適切なタイミングで手術を行うことが大切です。
二次性僧帽弁閉鎖不全症の場合は薬の治療が第一選択で、薬の治療が無効な場合に手術が必要となります。一次性と異なり弁形成術が第一選択というわけではなく、カテーテル治療や弁置換術が選択されることがあります。
僧帽弁狭窄症は、カテーテル治療か弁置換術が選択されることがほとんどです。
三尖弁閉鎖不全症にも弁自体が傷む一次性と右心房や右心室が大きくなって弁が合わなくなる二次性三尖弁閉鎖不全症がありますが、多くは二次性三尖弁閉鎖不全症です。一次性であっても二次性であっても、弁形成術が第一選択となり、弁の変性(弁が硬くなったり分厚くなったりすること)が高度の場合には弁置換術を選択することがあります。心機能が低下している場合には、心臓を止めずに心拍動下での手術も行なっています(こちらも内視鏡下MICSで可能です)。
三尖弁閉鎖不全症は症状が出ないあるいは軽度なことが多く、手術のタイミングを決めるのが難しいのですが、手術が遅れると心臓だけでなく肝臓や腎臓も悪くなり、場合によっては手術ができなくなることもあります。重度の三尖弁閉鎖不全症と診断されたら、専門医に早めに相談することが大切です。
大動脈弁疾患に対しては、多くの場合弁置換術が適応となり、内視鏡下MICSで行っています。若年の大動脈弁閉鎖不全症患者さんに対しては弁形成術を行うこともありますが、大動脈弁形成術に対するMICSは行っていません。
若年患者さんの弁置換術においては、近年機械弁よりも生体弁を希望されるケースが増えています。生体弁は劣化して寿命がありますが、将来生体弁が劣化した際にTAVI(外科生体弁の中にカテーテル弁を入れるvalve-in-valve)あるいは再度弁置換術を行うという治療戦略もあります。当院では若年患者さんに生体弁を使用する場合は、必ず次の治療を考慮した手術を行っています。たとえば、将来TAVIをしやすいようになるべく大きな生体弁を使用すること、将来再手術が必要になったときに備えて最初の手術をMICSアプローチで行うこと(胸骨は2回目手術のために温存しておく)などです。患者さんの弁の状態や希望・ライフスタイルを考慮し最適な治療法をチームで検討いたします。複数の治療戦略が考えられる場合は、個々の治療法のメリット・デメリットを明確に説明し、患者さんの希望に沿った治療を選択できるように努めます。
どのような手術でもそうですが、とくに弁形成術やMICSの技術や経験は外科医や施設によって差が大きくなります。また、治療のタイミングや治療方針の選択は手術以上に重要なことですが、施設によって差がでる点です。手術で胸骨を切る、あるいは人工弁に交換すると言われた方や、手術のタイミングや方法について知りたいという患者さんは、ぜひ一度当院にご相談ください。